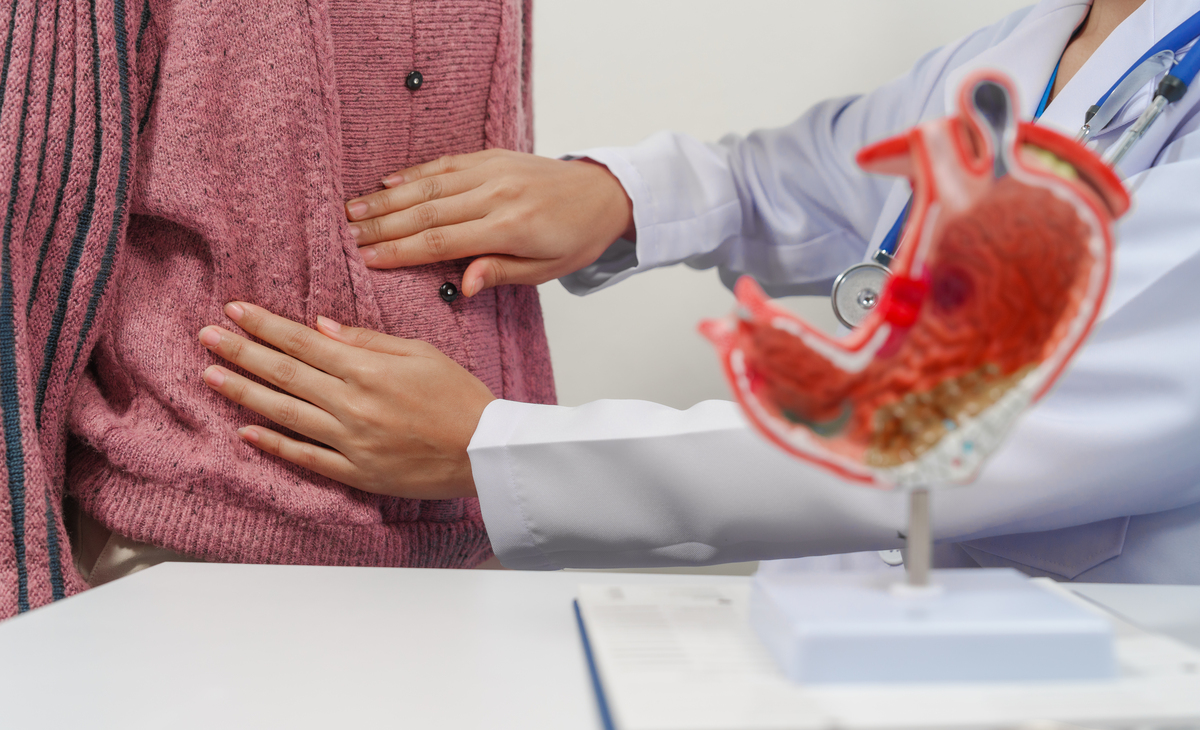
Un ulcère à l’estomac, ce n’est pas “juste” une poussée d’acidité. C’est une lésion de la muqueuse, parfois discrète au début, puis franchement pénible : repas redoutés, douleur qui réveille, fatigue qui s’installe. La bonne nouvelle ? Un ulcère peut cicatriser. Toutefois, pour s’en débarrasser durablement, il faut traiter la cause, protéger l’estomac et éviter les erreurs de prise de certains médicaments qui entretiennent l’irritation.
D’abord, est-ce bien un ulcère et quand faut-il consulter ?
Brûlures, gêne après les repas, nausées… Ces symptômes font penser aux signes d’un ulcère à l’estomac, mais ils peuvent aussi évoquer une gastrite ou un reflux.
Certains signaux ne se discutent pas : vomissements de sang, selles noires, malaise, amaigrissement, ou douleur brutale. À ce stade, le risque de complications augmente (hémorragie, perforation, et plus rarement obstruction). Mieux vaut agir vite, car l’estomac peut se détériorer quand la paroi est fragilisée. Et, détail bête mais utile : noter l’horaire des crises aide souvent le praticien à trier les pistes.
Pourquoi un ulcère apparaît : les causes les plus fréquentes
Dans la majorité des cas, deux causes reviennent. D’abord une infection liée à helicobacter : cette bactérie (souvent appelée pylori) altère progressivement la muqueuse et favorise l’ulcère. Ensuite, la prise d’AINS (anti-inflammatoires), connus pour réduire les défenses gastriques. Le tabac, l’alcool, des repas très irréguliers ou certains aliments irritants n’expliquent pas tout, mais ils augmentent le risque et entretiennent l’acidité au mauvais moment, surtout chez des patients déjà sensibles.
Et oui, petite erreur “classique” vue en consultation : vouloir calmer une douleur digestive avec… encore plus d’AINS. Sur le coup, on croit gérer. En réalité, l’estomac s’irrite davantage, et l’ulcère s’installe. Autre piège : prendre l’anti-inflammatoire à jeun “par manque de temps”. Mauvaise idée, souvent.
Diagnostic : comment confirmer un ulcère et sa cause ?
Le diagnostic commence par un échange précis : moment des douleurs, facteurs déclenchants, antécédents, prise d’AINS, et retentissement sur la vie quotidienne. Ensuite, la recherche de pylori se fait via test respiratoire, analyse de selles ou autres examens selon le niveau de suspicion. Dans certains cas, une consultation de gastro et une endoscopie s’imposent : elle permet de voir l’ulcère, d’identifier un ulcère gastroduodénal (au niveau de l’estomac et/ou du duodénum) et de vérifier qu’il n’existe pas d’autre cause, notamment un cancer (rare, mais à éliminer quand il faut). Ce n’est pas l’examen “plaisir”, mais il évite de naviguer à l’aveugle.
Le traitement : guérir l’ulcère, éviter la rechute
Le traitement repose sur deux axes : diminuer la production acide pour aider la cicatrisation, et corriger la cause. Concrètement, la muqueuse a besoin de temps : quelques semaines, habituellement. C’est là que beaucoup se font piéger : la douleur baisse, donc on stoppe trop tôt. Or un ulcère peut devenir silencieux sans être totalement réparé, et d’autres ulcères peuvent suivre.
Si pylori est présent, le traitement associe le plus souvent des anti-sécrétoires et des antibiotiques. L’objectif est l’éradication de la bactérie : sans cela, l’infection persiste, et l’ulcère revient. Un contrôle d’éradication est souvent prévu : c’est simple, mais à ne pas zapper, même quand tout va mieux.
Si les AINS sont en cause, l’approche change : il faut arrêter, réduire ou adapter la prise avec un médecin. Parfois, une protection gastrique est nécessaire si un anti-inflammatoire doit être maintenu. À ce titre, l’automédication est un vrai piège : ce qui soulage une articulation peut abîmer l’estomac.
Les médicaments utilisés (IPP, pansements, etc.) visent à réduire l’acidité et à protéger la muqueuse. Le traitement est ajusté selon le type d’ulcère, notamment s’il est gastroduodénal ou plutôt gastrique. Et si un terrain est fragile (forme chronique, antécédents, contraintes de prise), la prévention des récidives devient une partie à part entière du traitement.
Quand demander un avis spécialisé ?
Si la douleur persiste malgré le traitement, si les épisodes se répètent, ou si le diagnostic reste incertain, un avis d’entérologue (ou d’un gastro) est pertinent. Les recommandations évoluent, d’ailleurs : la HAS et d’autres sociétés savantes mettent régulièrement à jour les conduites à tenir, notamment sur la recherche de pylori et la durée des protocoles. Et parfois, c’est juste rassurant d’avoir un second regard.
Mini check-list utile avant la consultation
- Douleurs : localisation, rythme (avant/après repas, la nuit), intensité, et lien avec l’estomac.
- Symptômes associés : nausées, sensation de brûlure, perte d’appétit, etc.
- Antécédents : ancien ulcère, autres ulcères, maladie digestive connue.
- Prise : AINS, aspirine, autres médicaments, durée et fréquence.
- Questions : durée du traitement, contrôle de pylori, prévention, risques de complications.
Pour résumer, se débarrasser d’un ulcère passe par un diagnostic sérieux, un traitement mené jusqu’au bout, et une vigilance réelle sur la prise des AINS. Avec la cause traitée, l’estomac cicatrise progressivement, les douleurs diminuent, et la santé digestive retrouve une stabilité plus confortable.